La enfermedad
Margarita del Val, Investigadora del Centro de Biología Molecular Severo
Ochoa-CSIC, es coordinadora de la Plataforma Temática Interdisciplinar en Salud Global del CSIC que coordina los proyectos relacionados con la COVID19.

En condiciones normales, ante una infección primero se activa una respuesta innata inflamatoria inespecífica que luego va poco a poco disminuyendo y acaba disparando una respuesta adaptativa especifica. Lo importante para un virus es que se transmita muy bien. En los virus nos podemos encontrar desde algunos que se multiplican muy rápido, son muy citopáticos y tienen una fase extracelular muy marcada, hasta los que son más lentos, menos citopáticos y tienen una fase intracelular más extensa. Contra los primeros son muy importantes la acción de los anticuerpos neutralizantes (la inmunidad humoral) que bloquean al virus en el exterior y evitan la transmisión. Contra los segundos, la inmunidad celular (basada en linfocitos T) es esencial, las células citotóxicas que matan a las células infectadas. Obviamente, con frecuencia lo que ocurre es una graduación entre ambas situaciones extremas. Además hay que tener en cuenta el papel que juegan las células de memoria que es esencial para la respuesta secundaria ante una infección posterior, memoria que puede durar años e incluso décadas. Por tanto, en la lucha contra los virus es fundamental la respuesta de anticuerpos y la inmunidad celular.
Además, la respuesta inmune depende de factores genéticos ligados al sexo. Hay diferencias en el nivel de expresión de los genes del sistema inmune entre hombres y mujeres. Esas diferencias son mayores a partir de los 65 años. Por ejemplo, los hombres tienen una respuesta proinflamatoria mayor que las mujeres, éstas son más propensas a las enfermedades autoinmunes, pero responde mejor a las infecciones con la edad, lo contrario que los hombres. Esto puede ser una de las causas de la diferencia de mortalidad por la COVID19 entre mujeres y hombres de mayor edad. También hay que tener en cuenta que la producción de anticuerpos, por ejemplo, es muy diferente entre personas, lo que puede explica la variabilidad de los resultados de seroprevalencia.
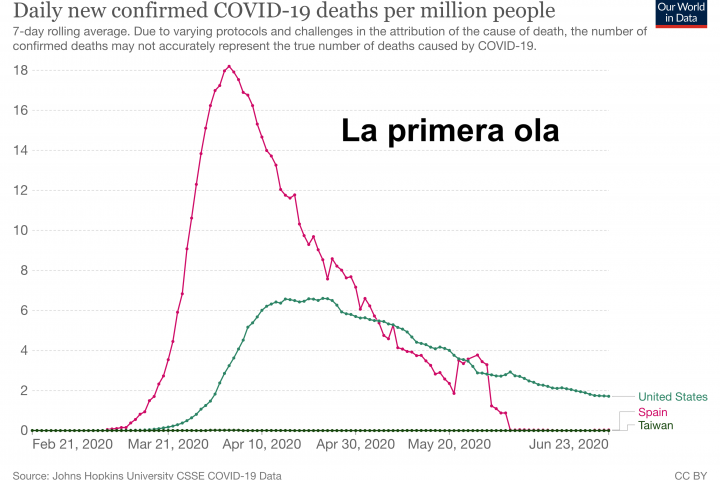
Respecto a la inmunidad colectiva hay que tener en cuenta que, entre otras cosas, depende de la capacidad de transmisión del virus: para el sarampión, con una tremenda capacidad de transmisión, esa inmunidad colectiva o de grupo se consigue cuando la inmunidad alcanza el 95%, en el caso del SARSCoV2 con el 60-70%. El escudo de la inmunidad colectiva solo te protege mientras estás dentro de ese ambiente o grupo concreto. Si una persona sale de ese grupo, ya no hay protección. Por ejemplo, algunas residencias de ancianos han alcanzado una inmunidad del 70%, ya tienen inmunidad de grupo. Pero esa protección no funciona si la persona sale del grupo (un anciano que abandona la residencia) o un extraño entra al grupo (visitas de fuera).
Se ha descrito que algunas personas infectadas dejan de ser seropositivos con el tiempo: al cabo de tres-cuatro meses casi el 50% pueden perder los anticuerpos. ¿Cómo interpretamos ese resultado?
i) Ya sabíamos que la inmunidad frente a los coronavirus catarrales era duradera pero no óptima.
ii) Los anticuerpos son una parte de la inmunidad pero es no la única, es la más fácil de medir. La inmunidad celular no se mide fácilmente. Después de una infección, tenemos linfocitos B de memoria que se podrán activar ante un segundo estímulo y producir anticuerpos de una afinidad más alta.
iii) Ya existen otras infecciones en las que los anticuerpos no duran mucho, otros coronavirus catarrales o las infecciones por papilomavirus.
iv) Las reinfecciones por coronavirus catarrales son más benignas que la primera infección, o sea que la inmunidad protege.
v) Las vacunas pueden mejorar la inmunidad que se obtiene por la infección natural. Vacunas bien diseñadas pueden activar la inmunidad adaptativa y celular.
Por tanto, perder la detección de anticuerpos no es grave, el coronavirus no causa una deficiencia inmune progresiva, como el VIH, hay inmunidad celular. Pero, ¡ojo!, aunque la segunda infección sea más leve, la persona sigue siendo infecciosa y puede transmitir el virus, por eso NO TIENE SENTIDO el pasaporte inmunitario.
Aunque la inmunidad celular es más difícil de estudiar que la respuesta de anticuerpos, hay algunos estudios muy interesantes que sugieren que algunas personas infectadas por SARSCoV2 no generan anticuerpos pero sí tienen una inmunidad celular, y pueden estar protegidos (aunque sean contagiosos): se puede no tener anticuerpos y estar protegido. En otros estudios con muestras de personas no expuestas a la COVI19 y que no tienen anticuerpos, sí se ha encontrado cierta inmunidad celular contra el SARSCoV2 por exposición quizá a otros coronavirus catarrales, ¿qué papel o impacto puede tener esto?, ¿la exposición previa a otros coronavirus protege? ¿contribuye esto a la alta cantidad de asintomáticos? Todavía no lo sabemos.
Julio Mayol, Director Médico del Hospital Clínico San Carlos, da una perspectiva clínica de la COVID-19. Sabíamos que esto iba a pasar, pero no nos lo queríamos creer. Se pensaba que las pandemias solo afectaban a los países pobres y se llegó tarde. El problema de la toma de decisiones: si sobreactúas y no ocurre nada (como con la pandemia de gripe de 2009) eres criticado, pero si actúas tarde puedes causar una hecatombe. En estos casos siempre es mejor sobreactuar: salva vidas.

El diagnóstico de la COVID919 no solo se basa en las pruebas de microbiología, en la PCR. El diagnóstico tiene en cuenta muchos más otros datos clínicos, analíticos, microbiológicos, radiológicos, … Así, ha habido casos con diagnóstico COVID19 y PCR positiva y también casos COVID19 pero con PCR negativa, aunque estos últimos eran en general menos graves. Algunos datos clínicos: el 80% de los COVID19 tenían fiebre, en personas mayores era frecuente la anemia y linfopenia, la mortalidad a 30 días en menores de 40 años era de 0,4, pero de hasta el 47% en mayores de 85. Datos de UCI: han fallecido muchos más hombres que mujeres (72% versus 25%), antecedentes de hipertensión (68%), obesidad (36%), diabetes (33%), cardiopatías (18%), EPOC (18%), tabaquismo (11%), hipotiroidismo (7%). En muchos casos la COVID19 ha sido más que una neumonía, ha sido una enfermedad sistémica.

Por último, un servidor ha hablado del cambio que ha supuesto la pandemia en la comunicación de la ciencia. En poco más de un mes conocemos más del SARSCoV2 y de la COVID19 que de otras enfermedades en lustros. Este exceso de información científica, que ni siquiera la comunidad científica es capaz de asimilar, junto con la nueva realidad de un mundo hiperconectado a través de las redes sociales, ha generado una auténtica pandemia de información: infodemia. Esto ha generado problemas de informaciones erróneas, falsas, bulos y malas interpretaciones. La comunicación en tiempos de crisis debe basarse en la confianza, transparencia, claridad, sencillez y rigor. Ahí es donde el papel de la comunicación y divulgación de la ciencia tiene un papel esencial.

Mi agradecimiento a Victor J Cid por permitirme co-dirigir este Curso de Verano con él, ha sido un honor y un placer: ¡gracias!
Todos los comentarios escritos en esta entrada del blog son responsabilidad personal mía y no deben ser tomados como citas literales de los participantes en el curso. Puede haber errores de interpretación que asumo personalmente.
Ya está disponible en YouTube el vídeo del tercer día:







Enhorabuena, Nacho!!!